ATENÇÃO: Página em construção
Timeline
Primeiro trimestre
- Estratificar o risco gestacional;
- GS/Rh
- Coombs indireto
- Glicemia jejum
- Rastreio de doença trofoblástica
Segundo trimestre
Terceiro trimestre
Puerpério
Idade gestacional
Erro entre idade gestacional determinada por ultrassonografia e data da última menstruação:
- +- 3 dias: entre a 7 e a 10 semana.
- +- 7 dias: entre a 10 e a 14 semana.
- +- 2 a 4 semanas: segundo e terceiros trimestres.
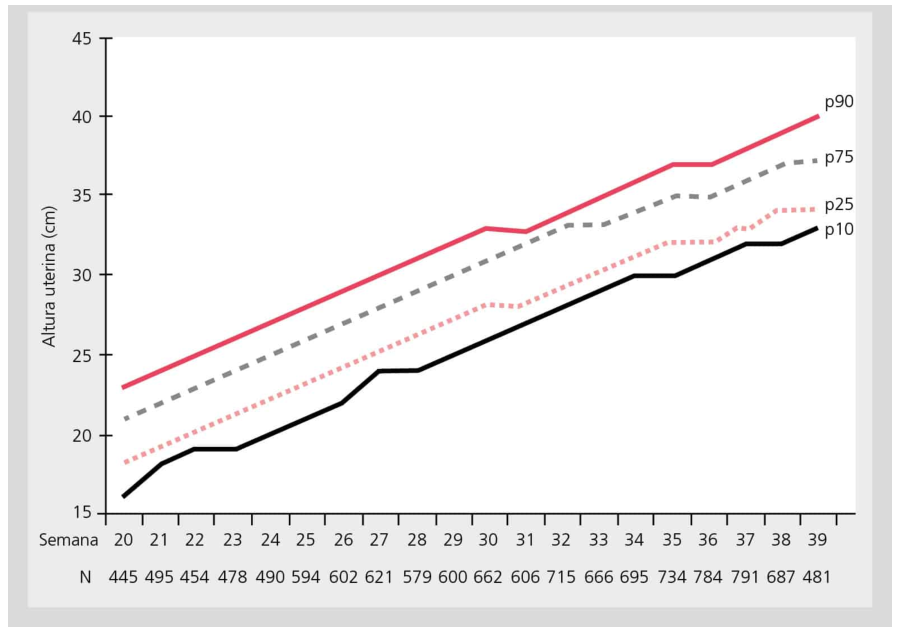
Altura uterina por idade gestacional
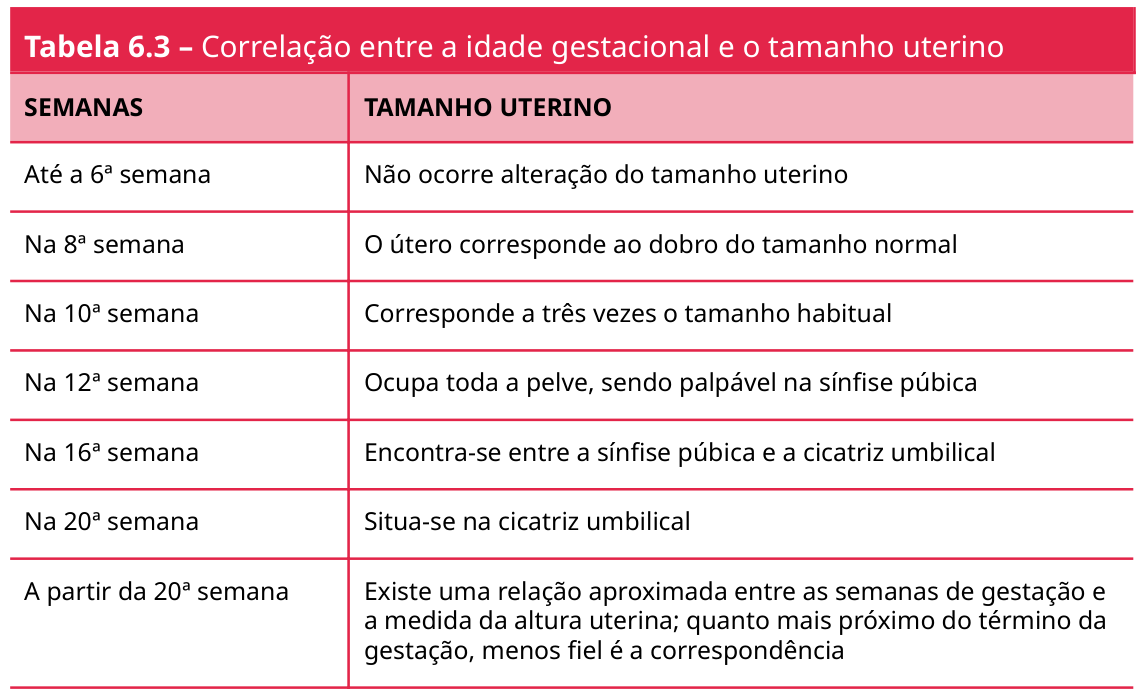
Tamanho do útero por idade gestacional
Calculadora de idade gestacional
Data da última menstruação
Data da ultrassonografia mais adequada
Idade gestacional da ultrassonografia
Alto risco gestacional
Biológicos
- Idade materna < 16 ou > 35 anos
- Peso inicial inferior a 50 kg
- Estatura inferior a 150 cm
- História familiar de doenças hereditárias
- Clínicos
- Hipertensão arterial
- Nefropatia
- Diabetes
- ISTs
- Cardiopatia
Ambientais
- Saneamento básico inexistente ou inadequado
- Estilo de vida não saudável
- Comportamentais
- Tabagismo
- Etilismo
- Uso de drogas ilícitas
- Atividade em trabalho braçal exaustivo
- Sedentarismo
- Relacionados com assistência à saúde
- Má qualidade da assistência
- Cobertura insuficiente ao pré-natal
- Falta de integração interinstitucional
Socioculturais
- Baixa escolaridade
- Gestantes solteiras
- Adolescência e não aceitação da gravidez
- Econômicos
- Baixa renda
Obstétricos
- História de infertilidade
- Gravidez anterior com qualquer intercorrência, incluindo distocia e/ou cicatriz uterina prévia
Condições atuais
- Pré-natal ausente ou tardio
- Hemorragia anteparto
- Gestação múltipla
- Hipertensão arterial sistêmica
- Rotura prematura de membranas
- Aloimunização e incompatibilidade sanguínea materno-fetal
- Gestação prolongada
- Restrição de crescimento fetal
- Polidrâmnio
- Anemia
- Apresentação anômala
Rastreios
Incompatibilidade sanguínea
- saber se a gestante tinha coombs indireto positivo na primeira gestacao
- saber se ela ja transfundiu, pode ser anticorpo adquirido apos transfusao
- saber a fenotipagem do esposo, pra comparar se o anticorpo que esta surgindo pode ser do filho atual, pelo risco de doenca hemolitica perinatal
- acompanhar titulacao desse coombs indireto
- acompanhar o feto com doppler de arteria cerebral (saber se esta desenvolvendo anemia)
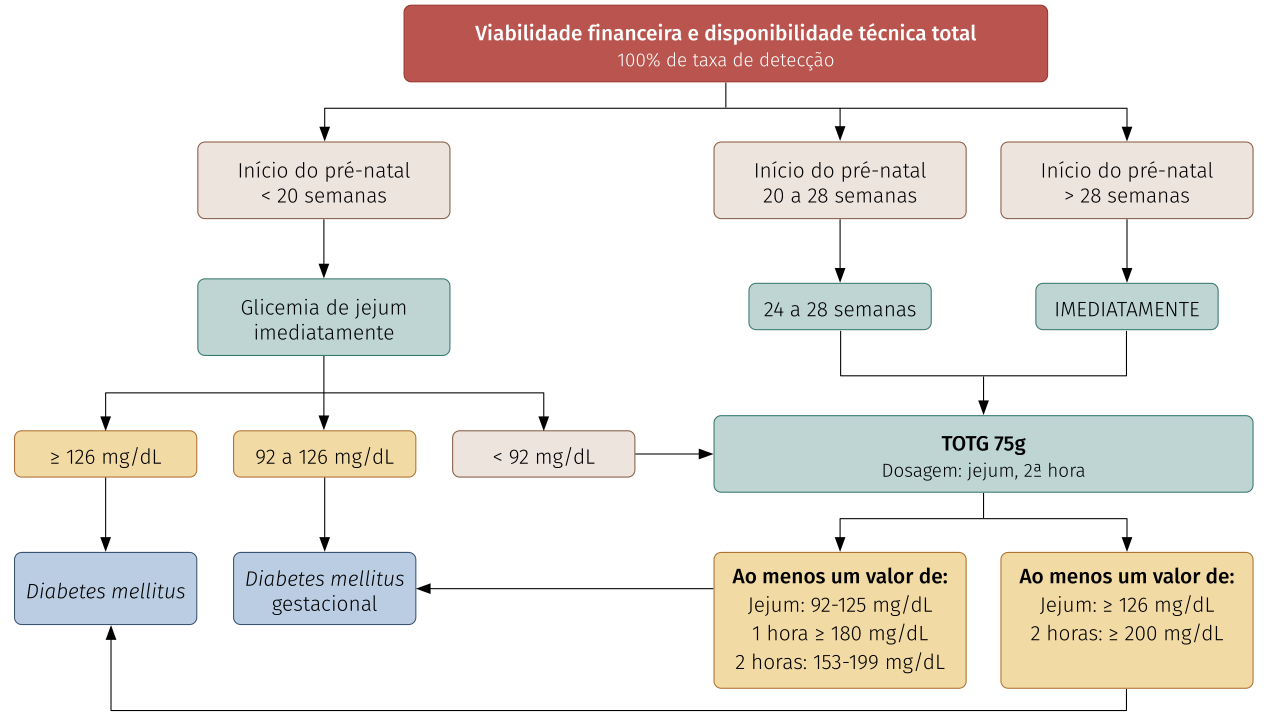
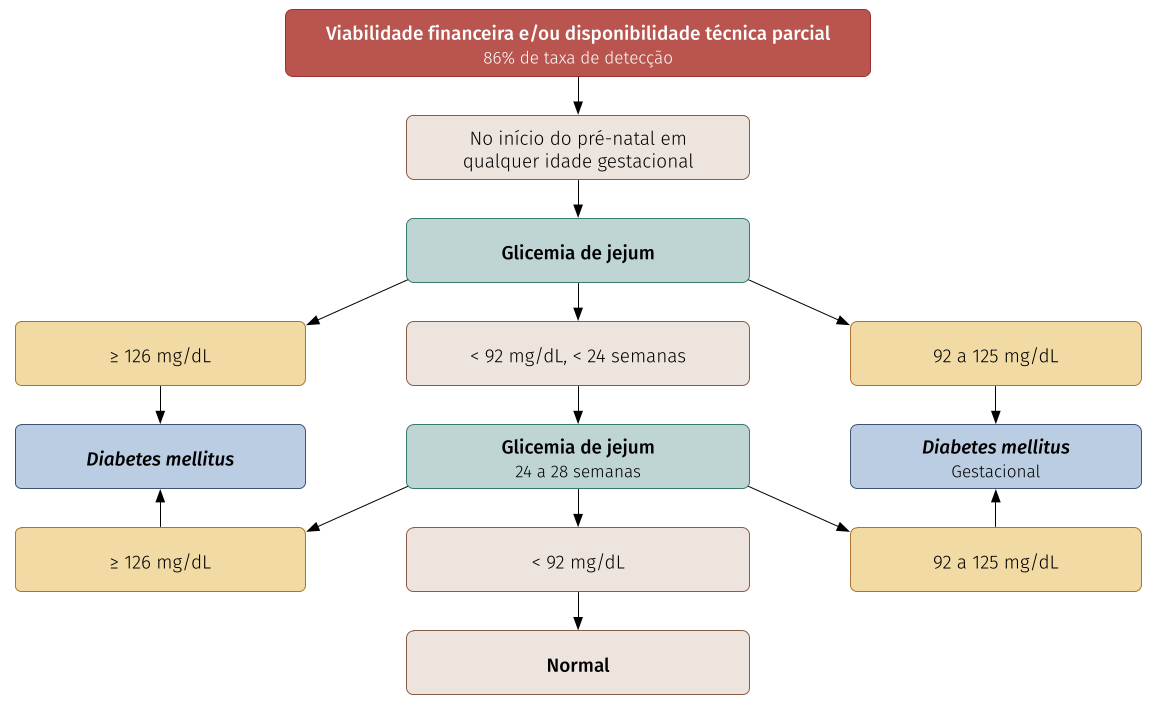
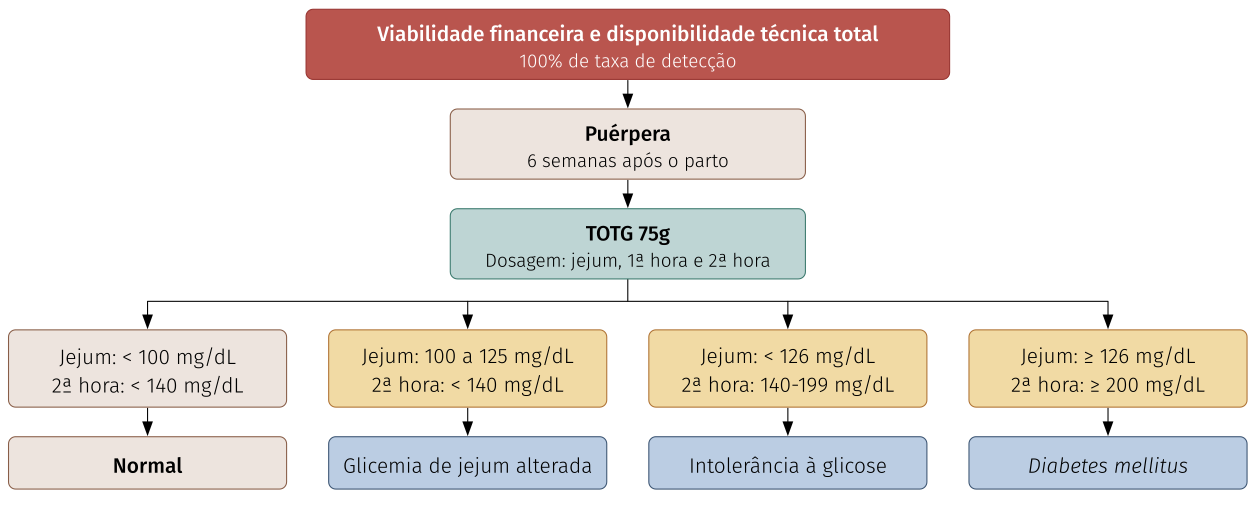
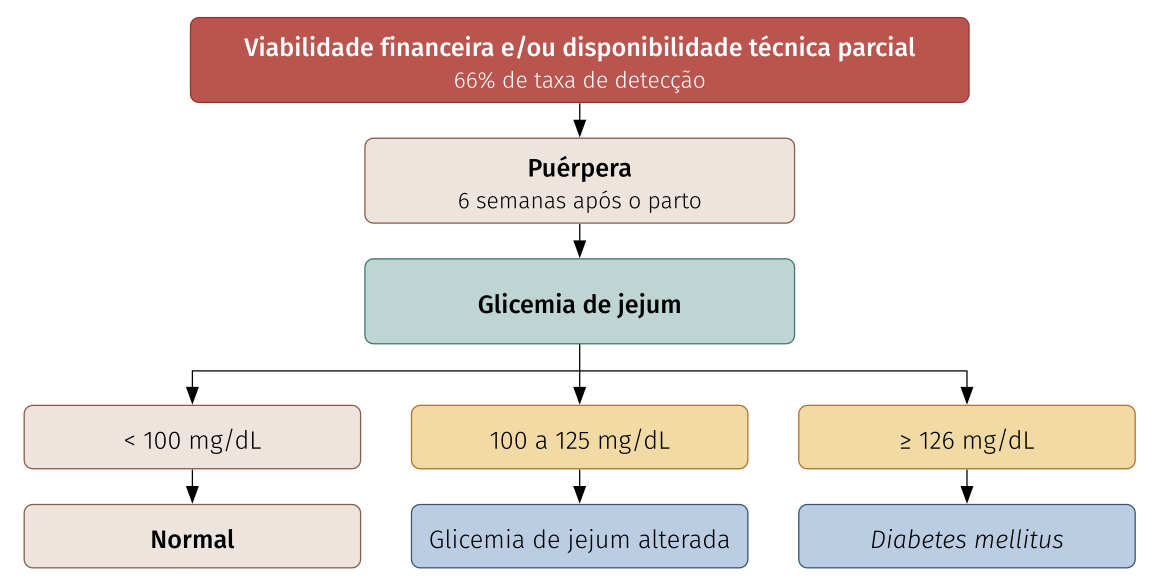
Diabetes mellitus gestacional
A gestante que se encontra entre 20 e 24 semanas sem pré-natal iniciado deve iniciá-lo e realizar teste de tolerância oral à glicose (TOTG) na 24° semana.
Conduta
Gestante com viabilidade finananceira
Gestante sem viabilidade finananceira
Puérpera com viabilidade financeira
Puérpera sem viabilidade financeira
Eclâmpsia
Pré-eclâmpsia é um diagnóstico somativo de:
- gestação a pelo menos 20 semanas;
- hipertensão; e
- proteinúria.
Considera-se hipertensa a grávida com PA de pelo menos 140mmHg de sistólica ou 90mmHg de diastólica.
Proteinúria é a detecção de 300mg ou mais na urina de 24h.
Na ausência de proteinúria de 24h, aceita-se o diagnóstico mais prático da relação proteína/creatinina¹ de 0.3 em amostra aleatória. Considera-se, também, qualquer lesão de órgão-alvo como a insuficiência renal aguda, o edema pulmonar agudo, a disfução hepática e a trombocitopenia.
Eclâmpsia é a ocorrência de convulsões durante o diagnóstico de pré-eclâmpsia.
Conduta
A conduta é a interrupção da convulsão com sulfato de magnésio.
A cura é o parto.
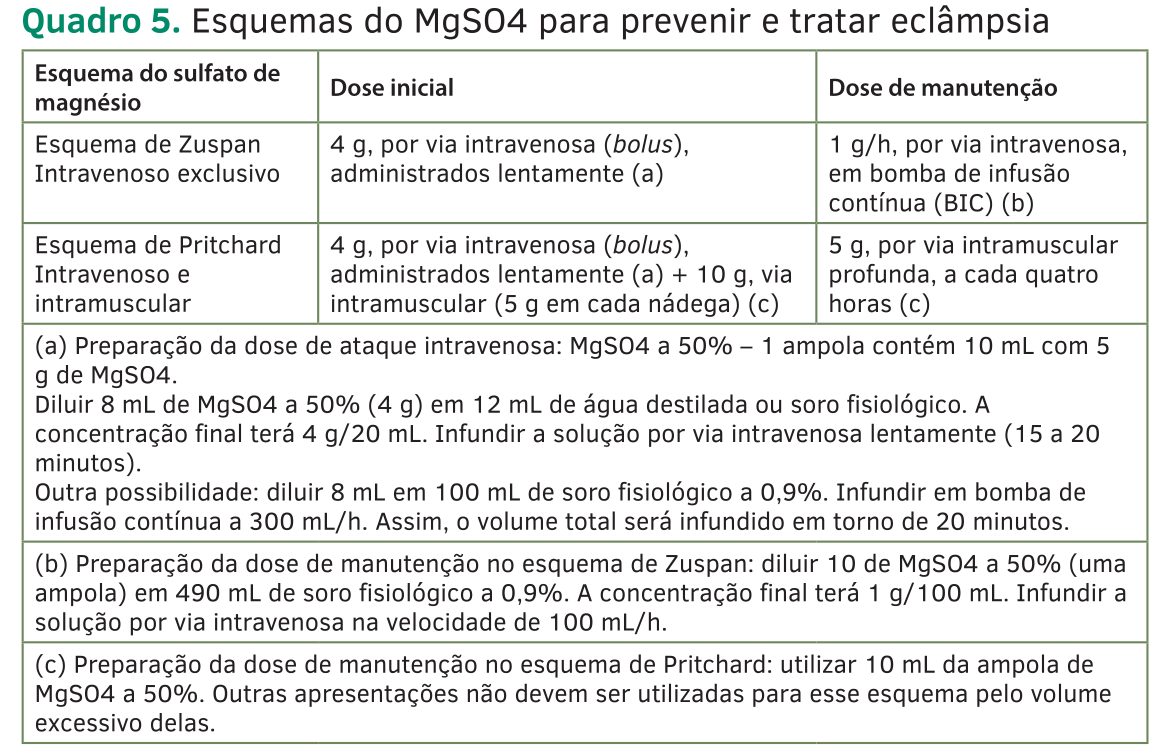
Cuidados
O reflexo patelar desaparece com 10mEq/L de sulfato e ocorre parada cardíaca com 12mEq/L.
Mantenha o antídoto preparado ANTES de administrar o sulfato.
O gluconato de cálcio a 1g por via endovenosa (geralmente 10mL a 10%) deve ser administrado lentamente nos casos de sinais de intoxicação por magnésio.
Prevenção
A medicina baseada em evidências consegue demostrar benefício no uso de ácido acetilsalicílico a 150mg/dia.
Caso se tenha deficiência de cálcio na dieta presumida clinicamente ou por diagnóstico laboratorial, prescreve-se cálcio oral dietético suplementar a 1-2g/dia.
Ultrassonografias
Agora ultrassom é obrigatório no pré-natal.
Pelo menos dois nos quatro primeiros meses, transvaginal[1].
Suplementação de ferro
sup de SO4Fe 600mg
Fator Rh
A imunoglobulina anti Rh(D) (conhecida como vacina Rogan) é utilizada para prevenir a sensibilização materna ao fator sanguíneo de um bebê Rh positivo quando a mãe possui o fator Rh negativo.
A imunoglobulina é administrada com 28s para que sua vida circulatória de 12s coincida com o momento de encerramento do parto.
Papo de GO:
- Rh- coombs mensal + haloimunização
Parto
Ocitocina Rotura prematura de membrana (clinda e genta) Corticoide 20-26 semana ??? faz com intervalo de 24h?? Como faz ac. tranaxemico Noripurum etc
Pós-parto
Baby blues:
Sintomas: Irritabilidade, tristeza leve, fadiga, mudanças de humor e choro fácil.
Duração: 2 a 3 semanas após o parto.
Gravidade: Sintomas leves e transitórios, não interferem significativamente nas atividades diárias.
Tratamento: Normalmente não requer intervenção; melhora espontânea.
Depressão pós-parto:
Sintomas: Tristeza profunda, perda de interesse, insônia ou hipersonia, fadiga extrema, sentimentos de culpa ou inutilidade, dificuldade em cuidar do bebê.
Duração: Mais de 2 semanas, podendo durar meses se não tratada.
Gravidade: Interfere nas atividades diárias e no vínculo com o bebê.
Tratamento: Necessita de intervenção, como psicoterapia e/ou medicamentos antidepressivos.
Triagem do neonato
Erros inatos do metabolismo
Fenilcetonúria
Deficiência de hidroxilase da fenilalanina com consequente acúmulo da substância.
Distúrbios endócrinos
Hipotireoidismo congênito
Hemoglobinopatias
Imunodeficiência
Fibrose cística
Defeitos cardíacos congênitos críticos
O teste do coraçãozinho é o principal, com oximetria aferida segundo algoritmo específico para rastrear diferença de saturação de oxigênio superior a 3% entre os membros superiores (pré-ductal) e inferiores (pós-ductal).
Em casos alterados, solicitar imediatamente ultrassonografia cardíaca.
Em casos sintomáticos, oferecer oxigenoterapia com alvo de saturação de oxigênio periférico entre 85 e 90%, evitar antiinflamatórios, principalmente não esteroidais, e, se possível, administrar análogos ou a prória prostaglandina E1 para manter a comunicação intercâmaras que provavelmente é necessária a sustentação da vida.
Doenças raras
Síndromes falciformes
Fibrose cística
Hiperplasia adrenal congênita
Deficiência de biotinidase
Surdez
Brain Evoked Response Auditory
Teste encefalográfico que avalia a resposta cerebral a estímulos sonoros, feito em qualquer idade, preferencialmente antes da alta e nos casos de pacientes com fatores de risco obrigatoriamente durante a internação em unidade de cuidados intensivos externos.
Fatores de risco
Asfixia (Apgar < 6 no 5º minuto), história familiar, infecção TORCHS, hiperbilirrubinemia, sepse e meningite, hemorragia intraventricular, drogas ototóxicas, peso nascimento < 1500g e ventilação mecânica > 5 dias.
Teste da linguinha
Utilizar o Bristol Tongue Assessment Tool disponível na Nota Técnica 35/2018 do Ministério da Saúde aqui.
Teste do olhinho
De baixo custo, consiste em observar a uniformidade e bilateralidade do reflexo vermelho do fundo de olho. Quaisquer alterações grosseiras do teste devem ser indicativo de exame oftalmológico com dilatação pupilar.
Notas
- Proteína total dividida pela creatinina medidas em mesma unidade.
Referências
Bibliografia
- FEBRASGO. Protocolo no. 73 - 2021. Federação Brasileira de Ginecologia e Obstetrícia. Brasil.
- FEBRASGO. Revista Feminina - Volume 47, Número 11. Federação Brasileira de Ginecologia e Obstetrícia. Brasil. 2019.